【衛生福利部《RxNorm Taiwan 2025國際研討會暨工作坊》系列文章4】
衛生福利部食品藥物管理署藥品組 林意筑副組長 專題演講
以資料治理打造不中斷的藥品韌性供應網
近年來,無論是COVID-19疫情或國際原料藥供應中斷等問題,藥品短缺已成為醫療院所與民眾普遍感受到的焦慮來源,從常見的止痛藥、抗生素,到臨床不可或缺的關鍵用藥,一旦供應出現空窗,將直接衝擊病人安全感與醫療體系穩定。
衛生福利部食品藥物管理署藥品組林意筑副組長指出,藥品供應是一項涉及公共衛生、產業結構與國家安全的治理課題,因此「韌性藥品」的核心目標是在藥品供應受干擾時,醫衛體系仍能即時掌握風險、啟動替代與調度,確保臨床照護不中斷。

圖一、林意筑副組長-韌性藥品的推動作法
RxNorm與韌性藥品的交會點:資料標準化是治理的地基
林副組長在演講一開始即提出韌性藥品的關鍵重點:若沒有一致的藥品資料標準,任何供應監測與預警都無從談起。目前藥品短缺的通報機制多屬於事件發生後的被動回報,當醫院或藥局發現時往往已經影響臨床運作,因此治理思維必須轉向「事前預警」。而預警的前提,是能夠即時整合藥品供應鏈不同層級的數據,包括:
- 上游:製造商與輸入業者的原料與產量
- 中游:盤商的庫存與運銷物流狀況
- 下游:醫院與藥局的實際使用量
目前各系統各自運作,藥品代碼並不一致,因此若能透過RxNorm藥品編碼標準,打破跨系統的語言隔閡,政府將能即時掌握全貌,建立具體可行的預警機制。

圖二、藥品資料標準化是強化國家藥品供應韌性的關鍵基礎
台灣藥品供應鏈的結構性風險
在談解決方法之前,林副組長先系統性盤點台灣藥品供應鏈面臨的挑戰:
- 原料藥自製率低:目前台灣約八成以上原料藥仰賴進口,一旦國際情勢、航運或出口政策出現變化,供應即可能受到衝擊。
- 資源配置不均:這也是民眾最有感的痛點。依缺藥通報的數據顯示,當藥品供應緊張時,藥品往往優先流向大型醫院,因此社區藥局與診所首當其衝。
- 替代藥品連鎖效應:當某一藥品短缺、替代方案啟動後,若缺乏精準評估與即時監測,替代藥本身也可能迅速成為下一個短缺標的。
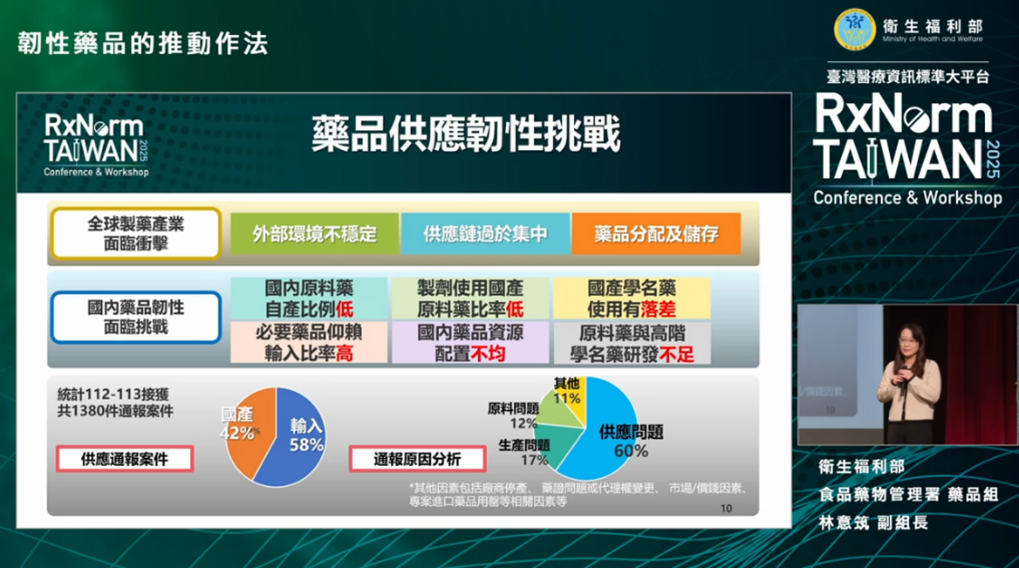
圖三、台灣藥品供應韌性面臨的挑戰
以資料治理為核心的關鍵策略
為了系統性掌握風險,食藥署參考國際經驗,透過制定我國的必要藥品清單、鼓勵增加原料藥來源、以及建立藥品供應監測系統等方式,並提出一套以資料治理為核心的韌性推動作法:
- 智慧監控:透過藥品資料的標準化與語意一致性,整合庫存量、使用量等管理指標,建立藥品短缺風險評估模型,以提前預警與應變。
- 分級儲備:依據臨床必要性、可替代性與影響人數等數據,區分戰備級、優先級與常規級,採取差異化儲備策略,即時監控庫存量,並定期追蹤藥品效期。
- 智慧調度:建立「從製造輸入到醫療機構與藥局」全程可追蹤的策略聯盟,改善供應資訊不對稱問題,確保藥品可透過聯盟內部互助妥善調度與分配。
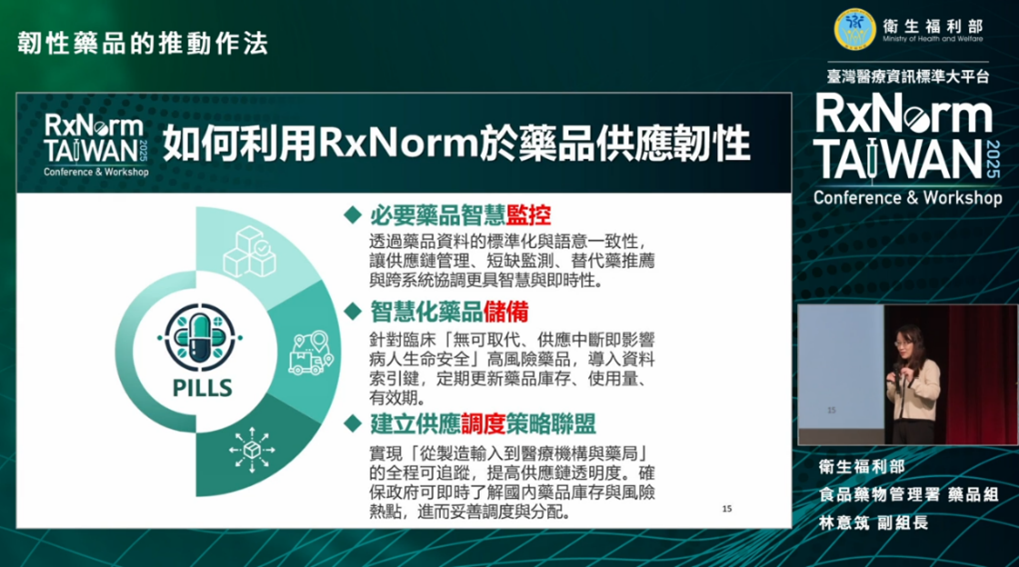
圖四、RxNorm運用於藥品供應韌性資料治理
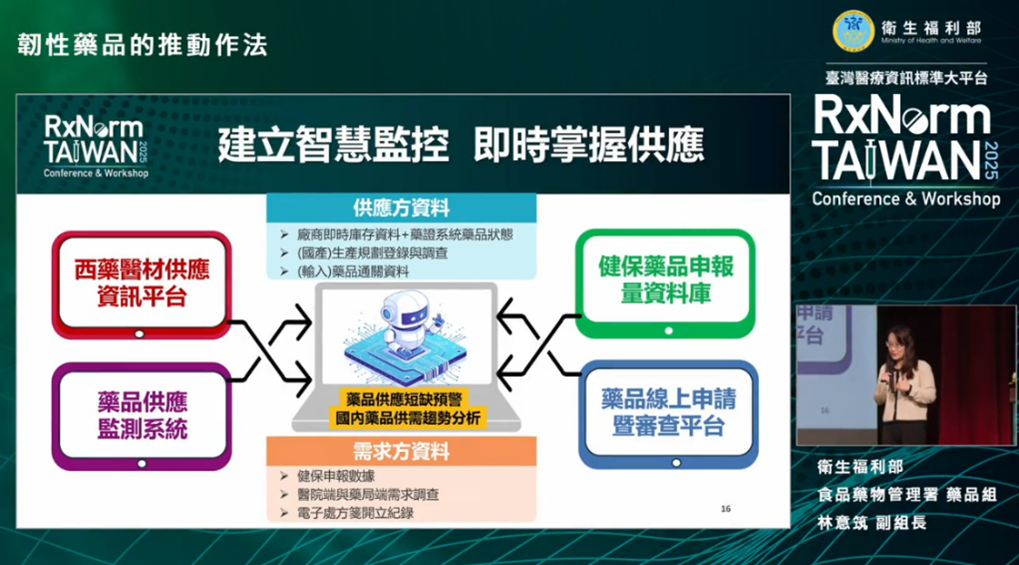
圖五、建立藥品智慧監控與預警系統
從前端臨床到後端治理:韌性藥品的關鍵連結
林副組長強調,韌性藥品不是只存在於政策文件中,而必須能回應臨床現場的實際使用情況。當前端的電子處方與用藥資料能被正確彙整,後端的供應監測與風險評估才能貼近真實需求,這也使韌性藥品政策與電子處方箋、藥品資料標準化形成一條完整的治理鏈,從開立、使用,到供應與調度,資料不再斷裂,讓政府能逐步走向預警式藥品治理。
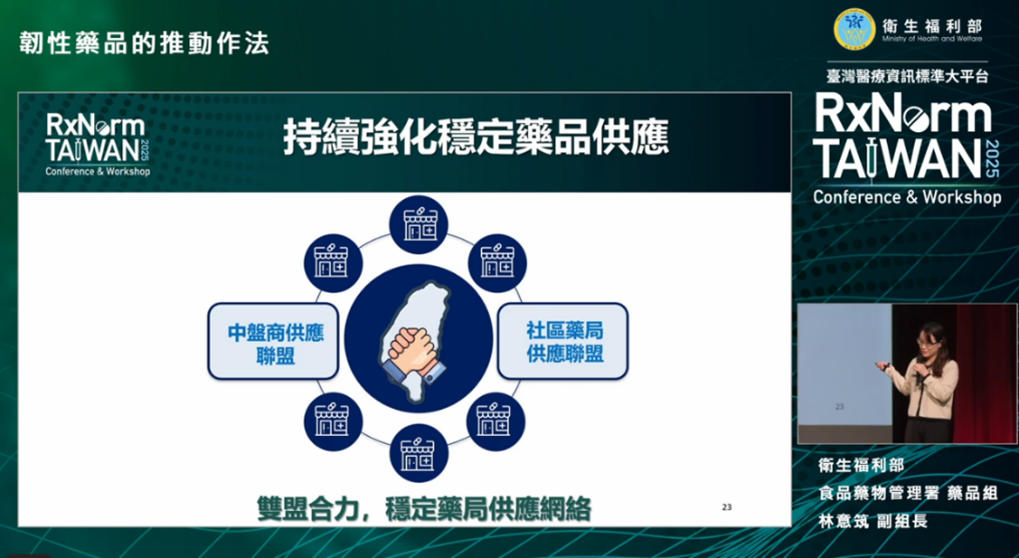
圖六、透過供應監測與社區藥局協力機制,強化前後端連結
韌性藥品,是智慧醫療的最後一道防線
藥品供應韌性並非單一制度或短期計畫,而是一項長期的國家層級供應治理工程,從電子處方箋的數位化、藥品資料的標準化,再到跨系統整合與風險導向決策,韌性藥品是智慧醫療體系中最貼近風險管理的一環。
正如林副組長在演講中所描繪的藍圖,唯有在承平時建立完善的資料基礎與治理架構,當風險來臨時,醫療體系才能穩定運作、臨床照護不中斷。這正是韌性藥品政策最核心的價值,是確保全民健康的重要承諾。